外科学的最前沿——胎儿外科
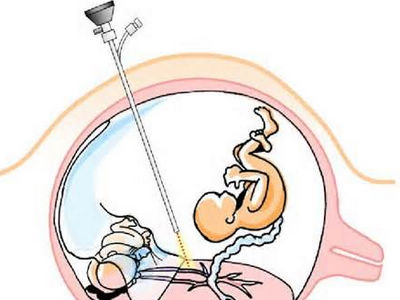
随着科学的不断进步,医学的前沿在不断的拓展。胎儿外科,顾名思义即是针对还在母体子宫内的胎儿进行的手术治疗。追溯胎儿外科历史,最早于20世纪50年代中期,羊膜穿刺首先用于胎儿性别鉴定和胎儿Rh溶血病的诊断。60年代放射技术用于诊断胎儿骨骼发育畸形;70年代超声技术出现带来了更广泛胎儿先天畸形的产前诊断。80年代,早孕期绒毛活检技术和胎儿宫内血的应用有开辟了新的诊断领域。
进行胎儿外科手术有3种方式:超声引导下经皮穿刺;微创胎儿镜;开放性手术。在3种手术方式过程中,彩超的监测同麻醉的地位是同等的,都是必不可少的。操作时,母亲可取平卧位或者左侧卧。麻醉方式有硬膜外麻醉或全身麻醉。只在开放手术时,直接给胎儿使用麻醉药物。
目前适宜进行胎儿外科手术的病种有:1.先天性膈疝(congenital diaphragmatic hernia,CHD);2.胎儿肿瘤:①先天性肺纤维囊性变(congenital cystic adenomatoid malformation,CCAM),②骶尾部畸胎瘤(scacrococcygeal teratoma,SCT);3.双胎妊娠的发育异常:①双胎输血综合征(twin-twin transfusion syndrome,TTTS),②双胎反向动脉灌注(twin reserved arterial perfusion,TRAP);4脊髓脊膜膨出(myelomeningocele,MMC)。
先天性膈疝(CHD)的胎儿治疗目前主要采用气管堵塞技术,其机理为胎肺产生的羊水在气管受到堵塞之后,受阻的肺液能促使胎肺生长,同时胎肺内压增高,逐渐将内脏疝降低。堵塞气管的方法有:①开放性气管闭塞术;②胎儿镜下气管闭塞术。最新的文献报道,采取宫内短期的胎儿气管封堵,在32~34周孕期时再取出封堵物,预后并不比胎儿开放气管闭塞术差,同样有75%的存活率。
先天性肺纤维囊性变(CCAM)是累及肺部的一种广泛性病变,表现为不同大小的囊泡样肺组织。依据囊泡大小可分为大囊泡型、小囊泡型和混合型。大囊泡型CCAM在孕中期引起胎儿水肿,必须通过囊泡羊膜腔分流改善胎儿水肿,可考虑开放手术治疗。取第五肋间隙进胸,切除CCAM累及的肺叶,处理肺门部血管和气管分支,最后逐层关胸。
骶尾部畸胎瘤(SCT)的小部分病人,在孕期中可出现迅速增长,当肿瘤体积相对于胎儿体积足够巨大的时候,就可能出现血液分流,最终出现高输出量的心衰和非免疫性水肿。胎儿期SCT治疗可以选择开放切除肿块,或减瘤手术。手术方式有:直接开放子宫手术切除外生肿瘤;穿刺引流囊性SCT;穿刺电凝肿瘤供养血管。
双胎输血综合征(TTTS),是单绒毛膜双胎的常见并发症。两个胎儿共享一个胎盘血供,两胎儿之间的血管存在正常交通支。当血管发育异常,可能出现一个胎儿成为供血者,另一个胎儿为受血者。供血胎儿出现低血容量的肾损伤和脑损伤;受血胎儿出现高血容量的心衰和水肿表现。目前常用的改善TTTS胎儿预后的治疗方法是对羊水过多的羊膜囊进行减压,减少子宫张力,降低早产风险。而胎儿镜下,进行激光阻断TTTS异常交通血管可以选择性,也可以非选择性的彻底阻断双胎间的动静脉链接血管。同样的激光阻断血管技术也可以应用于双胎反向动脉灌注的胎儿(TRAP)。
脊髓脊膜膨出(MMC)是神经管开放,造成脊膜(或脊髓)从裂隙中膨出形成囊性肿物。几乎所有的MMC胎儿都出现了阿奇畸形(Arnold-Chiari畸形),导致脑积水需要在产后行脑室腹腔引流术。以往对MMC治疗,倾向生后手术修补脊柱缺陷,并行康复治疗。但MMC在生后有极高的致残率,康复治疗的效果并不理想。MMC预后不良的原因是基于两次打击学说,即脊柱裂是第一次,神经组织直接暴露于羊水是第二次打击。因此基于以上理论,进行了大量的动物实验,均提示改善了神经预后,包括大小便失禁等。
开展胎儿外科需要多学科协作,包括产科、新生儿科、麻醉科、心脏外科、影像科、遗传学科技小儿外科。手术前小组讨论,不仅仅应该有治疗方案,还应该包括伦理学和社会学范畴。纵观国内目前医疗水平,虽没有广泛的开展,但手术妇幼医院已经开始尝试进行胎儿外科手术。